来源:新沃基金微财富

最近,资深香港喜剧演员吴孟达罹患肝癌的消息,牵动着无数人的心。在世卫组织下的国际癌症研究机构在 2020 年发布的报告中,吴孟达所患的肝癌,是中国人癌症死亡的第二大“杀手”。
在和疾病交手时,“癌症”二字无疑是最让人闻风丧胆的存在。在大部分人眼中,患癌意味着生命将要走向消逝,即使是现代医学突飞猛进的今天,想要治愈还是有很大的难度,而且治疗费用很高,会成为沉重的家庭负担。
关于癌症,你知道多少?哪些是中国人的常见的癌症?不同地域常见的癌症又有什么差异?
哪种癌症是国人的“致命杀手”
肿瘤不可怕,可怕的是恶性肿瘤。肿瘤有良性和恶性之分,恶性肿瘤通常被称为癌,而中国一直是个癌症大国。
根据世界卫生组织下属的国际癌症研究机构所发布的最新数据,2020 年全球新增的癌症病例约为 1930 万,中国占 23% 以上,而在全世界 1000 万癌症死亡病例中,中国占到了 30% 左右。
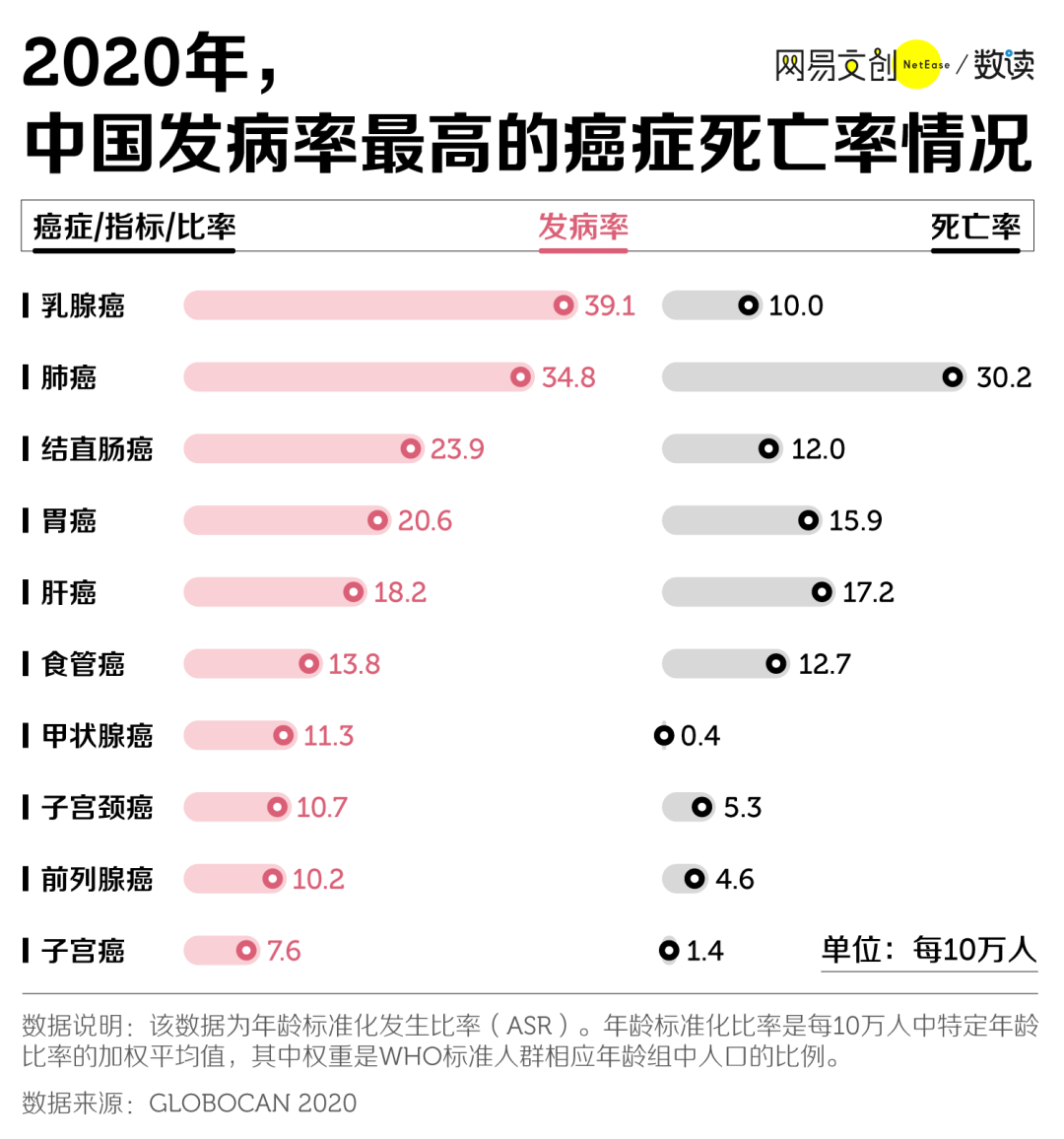
2020 年,中国新增 81.56 万肺癌病例,在中国所有新增癌症病例中占比 17.9%,是当年病例新增最多的癌症。其次则是结直肠癌、胃癌、乳腺癌,以及肝癌,新增病例数分别是 55.55 万、47.85 万、41.64 万和 41 万。
相比起女性,男性更容易患上肺癌、结直肠癌、胃癌和肝癌,而女性最高发的癌症则是乳腺癌、甲状腺癌和子宫颈癌。
乳腺癌是女性常见的健康问题,值得注意的是,在全球范围内,2020 年乳腺癌的的新增病例 230 万,甚至超过了肺癌,相当于全球每 8 例被诊断出来的癌症中,就有一例是乳腺癌 [1] 。
但所幸的是,乳腺癌虽然高发,但并没有那么“致命”。在中国,在每 10 万人中,约有 39.1 人会患上乳腺癌,约有 34.8 人会患上肺癌,但是对比死亡率,肺癌是乳腺癌的三倍。
在女性群体中常见的甲状腺癌和子宫癌死亡率也不高,每 10 万人中死亡数分别为 0.4 和 1.4。
肺癌是中国癌症患者中的最致命的“杀手”,死亡率排名第一。国家肿瘤临床研究中心的研究表明,在中国有 23.9% 的肺癌死亡病例都可以归因于 PM 2.5,这个数字远远高于全球 16.5% 的水平 [2] 。
为什么肺癌死亡率如此之高?这还和肺癌并没有特别典型的早期临床症状有关,咳嗽、痰中带血、胸和肩部疼痛、发热这些早期患病表现常被患者甚至专业医师所忽略,等到发现时为时已晚 [3] 。
在中国,同样高死亡率的癌症还有肝癌、胃癌和食管癌。肝癌是中国人死亡率第二高的癌症,每 10 万人中死亡数为 17.2,创作了《送我一朵小红花》主题曲的音乐人赵英俊正是因肝癌去世。
与肺癌一样,肝癌一经发现通常就是晚期。肝癌早期可能出现的体重下降、感到乏力和疲倦、腹部肿胀、甚至黄疸等症状,许多其他的健康问题也会出现,这增加了肝癌被发现的难度 [4]。
另外由于大部分的肝脏都被右侧肋骨所覆盖,在肝癌早期,小的肝肿瘤在检查时很难被发现,等到肿瘤能被感觉到,通常可能已经很大了 [5] 。
癌症也分地域
恶性肿瘤的发病因素很复杂,和生活习惯、环境污染、遗传因素、免疫因素等都有关系。
中国城市和农村地区经济发展水平、生活饮食习惯等有很大不同,癌症发病率和死亡率也存在差异。
2020 年《柳叶刀》发布的一篇研究显示,在 2015 年,中国城市的癌症发病率 191.5 / 10 万,农村为 179.3 / 10 万,但在死亡率上,农村要大于城市,前者为 109.8 / 10 万,后者为 102.8 / 10 万。
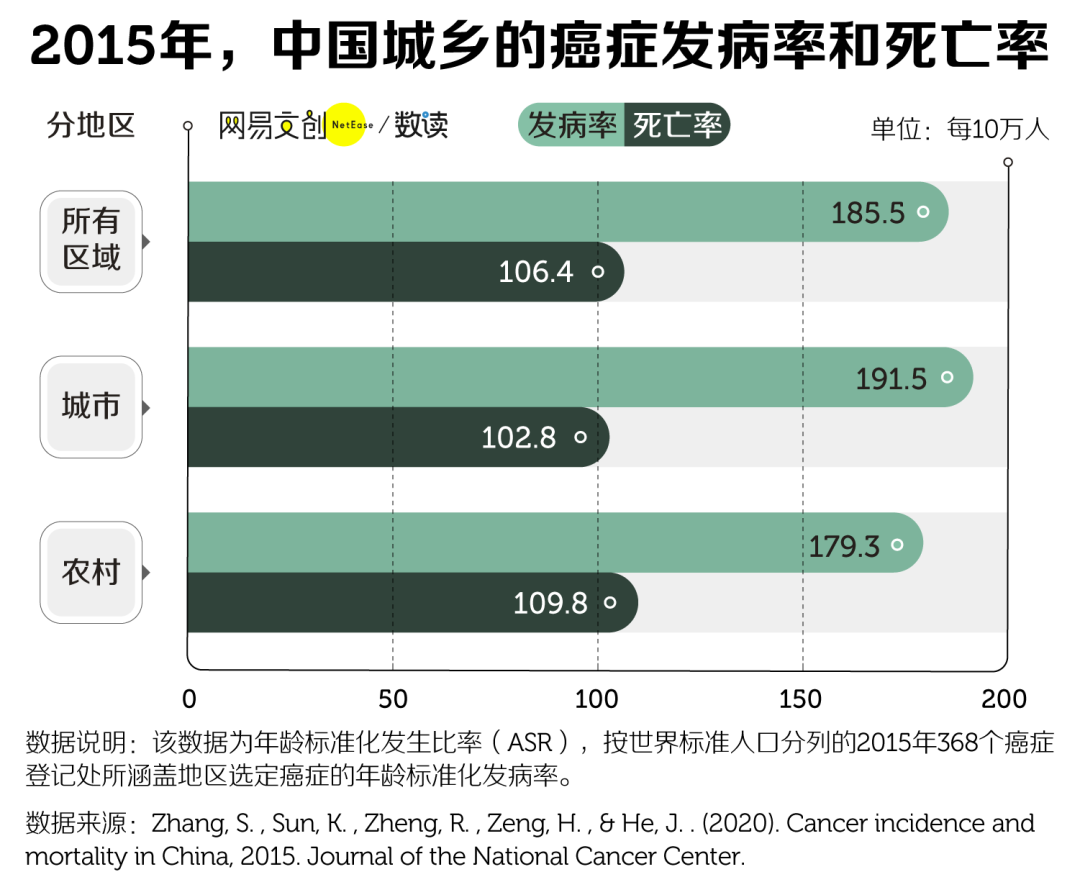
不过,根据世界卫生组织的的预测,未来农村的癌症发病率将超过城市。在城市化进程中,农村人口来到城市生活和工作,但由于他们的工作地点,例如建筑工地、生产车间、或采矿工地等,空气污染、辐射等偏高,这可能导致农村人口癌症发病率的增长 [6]。
另外,城市和农村地区的高发癌症也有些区别,例如在城市,结直肠癌、乳腺癌、前列腺癌、淋巴瘤的发病率更高,食道癌、肝癌、子宫颈癌则在农村地区更常见。
具体来看,不同类型的癌症有着明显的地域区分。在南方地区,不管是农村还是城市都有着较高的肝癌发病率。肺癌发病率较为显著的地区则在东北,尤其是在东北的城市地区。
东北地区肺癌多发,这和东北吸烟率高有很大的关系。2015 年,中国疾病预防控制中心与世卫组织合作完成的“中国城市成人烟草调查”显示,在接受调查的 14 个城市中,总体吸烟率最高的城市为沈阳,吸烟率达 24.5% ,男性吸烟率甚至超过了 44% [7] 。
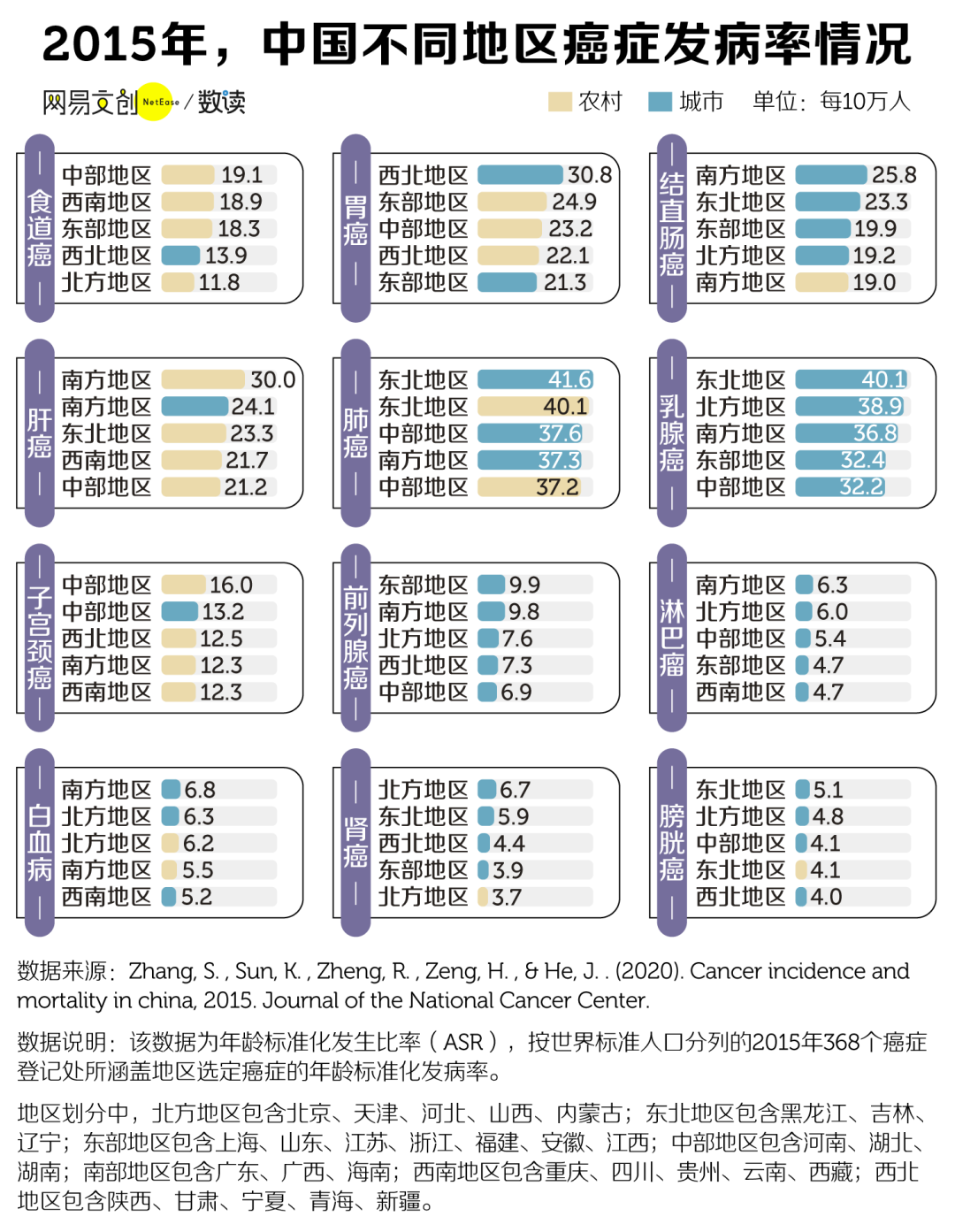
胃癌在中国西北地区最为常见,2015 年,西北地区城市人口胃癌的发病率为 30.8 / 10 万,远高于整个中国的胃癌发病率 19.0 / 10 万。
同样和饮食习惯关系较大的结直肠癌则南方地区的城市发病率最高,每 10 万人中有 25.8 人患结直肠癌。
世卫组织下的国际癌症研究机构报告称,食品加工肉类与胃癌之间存在正相关关系,另外,吸烟也是胃癌的危险因素 [8] 。根据默沙东诊疗手册,食用低纤维、高动物蛋白、高动物脂肪、精细碳水化合物膳食的人群患上结直肠癌的风险会更高 [9]。
五年存活率,癌症患者的希望
谈到癌症,“五年存活率”的概念就一定会被提及。癌症治疗的五年生存率是医生用来评价手术和治疗效果的,如果癌症患者经手术治疗能生存 5 年以上,即可认为肿瘤被治愈的可能性为 90% [10]。
因此,许多的癌症患者都很关心自己所患的癌症的五年存活率,越高的存活率就意味着更大的治愈可能。
《柳叶刀》2018 年的一篇研究对比了 2010-2014 年间全球各地区不同癌症的五年存活率,总体来说,全球癌症五年生存率在稳步提升,但地区之间的差异仍然存在 [11]。
相较而言,日本和韩国的胃癌五年存活率都比较高,达到了 60% 以上,远远拉开其他地区的比率。
作为结肠癌高发国家,韩国的国家癌症筛查计划为 50 岁以上的成年人提供大肠癌(CRC)年度粪便免疫化学测试,显著提高了韩国结肠癌患者的五年生存率 [12]。
但是肺癌和肝癌在各个国家中的五年生存率都不高,胰腺癌的五年生存率则更低,最高的美国也只有 11.5% 。
尽管在一些癌症的存活率上,中国与美国、日本等发达国家之间还有一些差距,但是近年来,中国的整体癌症五年存活率已经有了瞩目的上升。
在 2003-2005 年间,中国所有癌症的五年存活率只有 30.9% ,但在 2012-2015 年,五年存活率已经达到了 40.5% ,上升了将近 10% [13] 。
目前,中国所有癌症中五年存活率最高的是甲状腺癌,在 2012-2015 年间,甲状腺癌五年生存率为 84.3%,比此前十年上升了 16.5%。在中国,乳腺癌的五年存活率同样较高,膀胱癌、子宫癌也都在 70% 以上。
不过要注意,胃癌、食管癌、脑癌、骨癌、肺癌等的五年存活率虽然都有一定的增长,但是在2012-2015 年间的存活率还处于较低的水平。
还有部分癌症的五年存活率比之前有所下降,比如胆囊癌从 20.1% 降到了 16.4%,胰腺癌更是从本就极低的 11.7% 降到了 7.2% ,还不到肺癌的一半。
相比肺癌、肝癌等令人“闻风丧胆”的恶性肿瘤,这两种癌症目前却没有引起大众足够的关注。
医学在进步,全球癌症五年生存率整体上都在提升,但值得警惕的是,根据世界卫生组织的预测,在 2040 年,全球新增的癌症患者数量将达到 2889 万人,与 2020 相比,将上升 47% [1] 。
想要预防癌症,除了宫颈癌可以通过疫苗直接预防,其他癌症还只能依靠“早发现、早诊断、早治疗”的“三早原则”来控制。根据世界卫生组织发布的癌症早期诊断指南,大约有三分之一的癌症可以通过早期发现和早期治疗降低死亡率,并减少社会医疗负担 [14] 。
美国疾控中心参照美国预防服务组(U.S. Preventive Services Task Force)的报告,给出的建议是:乳腺癌、宫颈癌、结直肠癌,以及肺癌,某些年龄段和人群值得进行筛查,某些则不一定;而对于卵巢癌和前列腺癌等,则建议不要筛查 [15]。
在中国,目前比较普遍的癌症筛查包括结直肠癌、乳腺癌和宫颈癌,这三种癌症在及早发现并给予适当治疗后治愈率较高,因此也得到了普遍的推广 [16] 。
不过,由于筛查费用相对较高,癌症筛查项目在中国滲透率并不高。实际上,《中国劳动力动态调查:2017 年报告》的数据显示,2016 年,在目前或最近工作、上一份工作、第一份工作中,都有七成以上的人没有进行体检。
体检都没有普及开来,更不要说昂贵的癌症筛查了。

[1] 国际癌症研究机构:2020年全球新增1930万癌症患者 1000万人因癌症去世. (2020). Retrieved 25 February 2021, from https://news.un.org/zh/story/2020/12/1073672
[2] Zhang, S., Sun, K., Zheng, R., Zeng, H., Wang, S., Chen, R., ... & He, J. (2020). Cancer incidence and mortality in China, 2015. Journal of the National Cancer Center.
[3] 杨拴盈. (2011). 肺癌早期诊断的现状, 困惑和希望. 西安交通大学学报 (医学版), 32(1), 1-5.
[4] 小知识: 肝癌 - 《默克诊疗手册家庭版》. Retrieved 25 February 2021, from https://www.msdmanuals.com/zh/home/quick-facts-liver-and-gallbladder-disorders/tumors-of-the-liver/liver-cancer?query=肝癌
[5] Can Liver Cancer Be Found Early?. (2019). Retrieved 25 February 2021, from https://www.cancer.org/cancer/liver-cancer/detection-diagnosis-staging/detection.html
[6] Wild, C. P., Weiderpass, E., & Stewart, B. W. (2020). World cancer report: cancer research for cancer prevention. Lyon: International Agency for Research on Cancer, 23-33.
[7 梁晓峰 (Ed.). (2015). 2013-2014 中国部分城市成人烟草调查报告. 军事医学科学出版社.
[8] Bouvard, V., Loomis, D., Guyton, K. Z., Grosse, Y., El Ghissassi, F., Benbrahim-Tallaa, L., ... & Corpet, D. (2015). Carcinogenicity of consumption of red and processed meat. The Lancet Oncology, 16(16), 1599-1600.
[9] 结直肠癌 - 消化道疾病 - MSD诊疗手册专业版. (2017). Retrieved 25 February 2021, from https://www.msdmanuals.com/zh/professional/gastrointestinal-disorders/消化道肿瘤/colorectal-cancer?query=结直肠癌
[10] NCI Dictionary of Cancer Terms. (2021). Retrieved 25 February 2021, from https://www.cancer.gov/publications/dictionaries/cancer-terms/def/five-year-survival-rate
[11] Allemani, C., Matsuda, T., Di Carlo, V., Harewood, R., Matz, M., Nikšić, M., ... & Hood, M. (2018). Global surveillance of trends in cancer survival 2000–14 (CONCORD-3): analysis of individual records for 37 513 025 patients diagnosed with one of 18 cancers from 322 population-based registries in 71 countries. The Lancet, 391(10125), 1023-1075.
[12] Park, B., Jun, J. K., Kim, B. C., Choi, K. S., & Suh, M. (2021). Korean colonoscopy screening pilot study (K-cospi) for screening colorectal cancer: study protocol for the multicenter, community-based clinical trial. BMC gastroenterology, 21(1), 1-8.
[13] Zeng, H., Chen, W., Zheng, R., Zhang, S., Ji, J. S., Zou, X., ... & He, J. (2018). Changing cancer survival in China during 2003–15: a pooled analysis of 17 population-based cancer registries. The Lancet Global Health, 6(5), e555-e567.
[14] 张超杰, & 喻洁. (2020). 浅谈我国癌症筛查的利弊. 医学与哲学, 1.
[15] Cancer Screening Tests | CDC. Retrieved 25 February 2021, from https://www.cdc.gov/cancer/dcpc/prevention/screening.htm
[16] 唐碧玮,王学梅 & 吴静.(2018). 癌症筛查的现状及进展. 中国公共卫生管理(06), 746-750.
郑重声明:本文版权归原作者所有,转载文章仅为传播更多信息之目的,如作者信息标记有误,请第一时间联系我们修改或删除,多谢。



